Eczéma des bras et coudes : symptômes et soins des plis
Mise à jour le , validé par la direction médicale.
Guide complet sur l'eczéma des bras et coudes : identification, traitement et soins spécifiques pour les plis, avec des conseils pour gérer les symptômes
Qu'est-ce que l'eczéma des bras et des coudes ?¹
L'eczéma est une maladie cutanée inflammatoire courante caractérisée par une peau sèche, des démangeaisons et des symptômes cutanés typiques d’eczéma (plaques rouges, vésicules, suintements, croûtes). L’eczéma des bras peut se manifester à tout âge et affecter les plis de flexion, les coudes et les poignets.
L’eczéma des bras et des coudes survient fréquemment au cours de la dermatite atopique mais peut également apparaître au cours des dermatites de contact.
Quelles sont les causes possibles de l’eczéma des bras et des coudes ?¹

Causes génétiques, immunitaires et cutanées
L'eczéma des bras et des coudes peut être lié à des facteurs génétiques, notamment en cas de dermatite atopique, où une prédisposition familiale aux allergies et maladies atopiques est fréquente. Il en résulte des dysfonctionnements de la barrière cutanée qui devient perméable aux allergènes et aux irritants. Le système immunitaire réagit alors de manière excessive, sur un mode allergique, et produit les signes de l’eczéma des bras.
Facteurs environnementaux et exogènes
Des facteurs environnementaux comme les allergènes aériens (pollens, acariens, poils d’animaux) et polluants, les irritants chimiques, les conditions climatiques, des habitudes d’hygiène inadaptées ou certains allergènes alimentaires peuvent déclencher ou exacerber l'eczéma dans les plis, au niveau des bras et des coudes.

Types d'eczéma pouvant survenir sur les bras et dans les plis
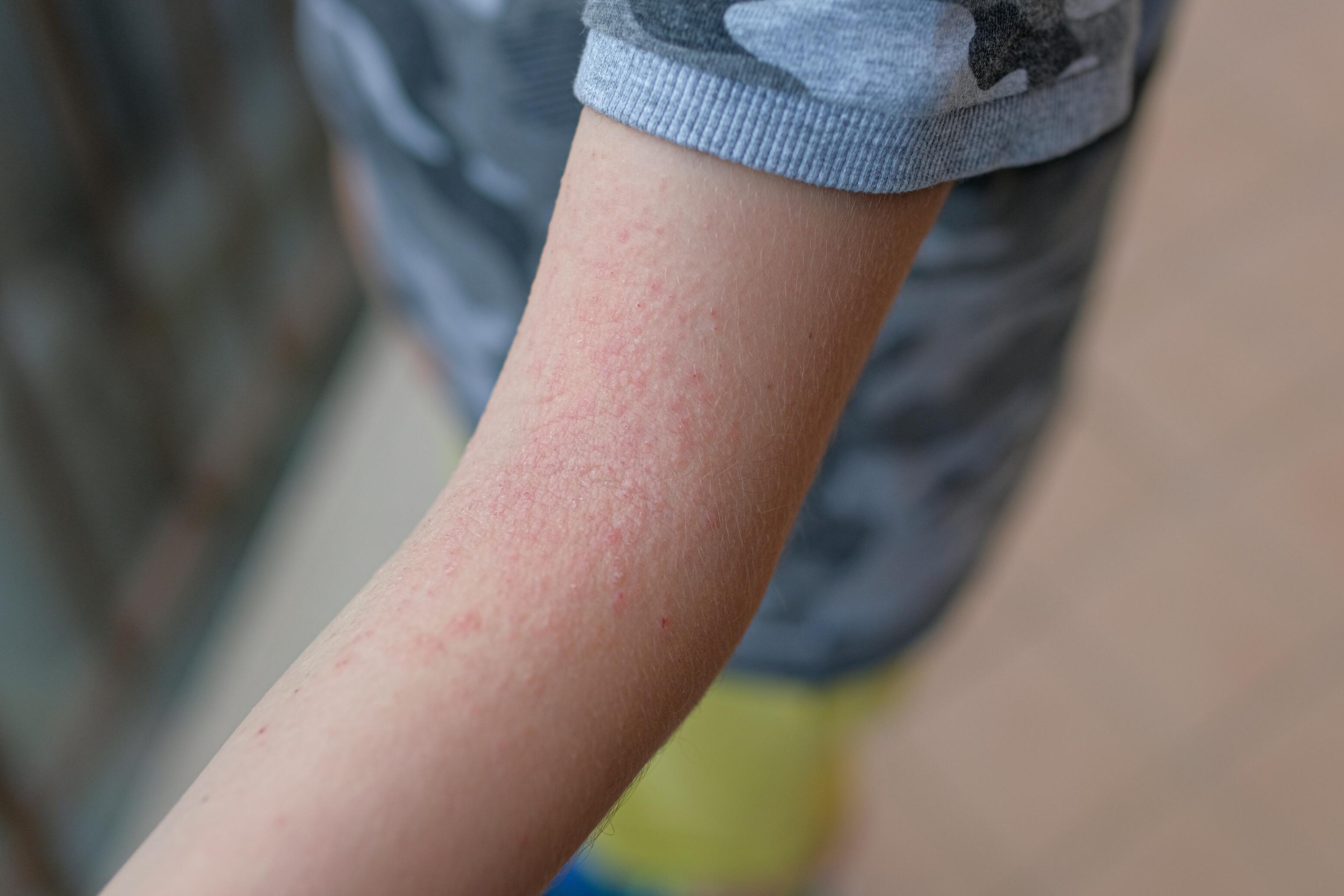
Dermatite atopique des bras ¹ ²
Type d'eczéma le plus fréquent, la dermatite atopique débute le plus souvent dans l’enfance. Elle se caractérise par une sécheresse de la peau, des démangeaisons, des lésions cutanées et une évolution par poussées.
Eczéma de contact des bras ³
S’il est moins fréquent que sur les mains, l’eczéma de contact peut survenir au niveau des bras. Causé par une réaction à un allergène ou un irritant en contact direct avec la peau, l'eczéma de contact se manifeste par une éruption cutanée directement sur la zone d’exposition. Il est particulièrement fréquent sur les poignets où les matériaux des bracelets peuvent provoquer différentes allergies (cuir, nickel, chrome, adhésifs).

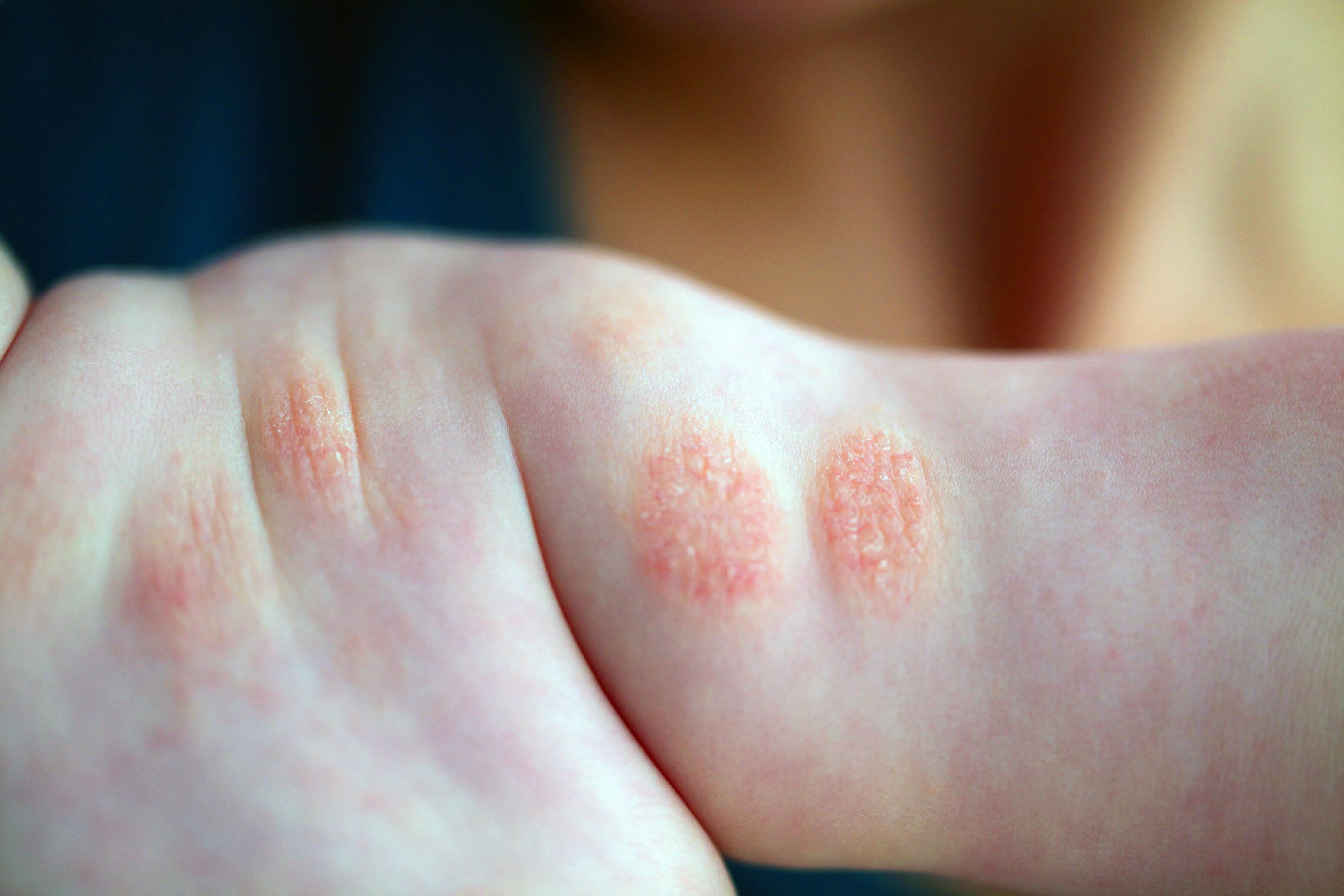
Eczéma nummulaire ⁴
L'eczéma nummulaire touche fréquemment les bras et les coudes. Il se présente sous forme de plaques rondes bien délimitées. Ses causes exactes sont encore mal comprises mais plusieurs facteurs déclencheurs, tels que les blessures et les infections, sont identifiés.
Comment faire le diagnostic de l’eczéma des bras et des coudes ?
Interrogatoire et examen clinique ¹ ² ³
Le médecin se renseigne sur d'éventuels antécédents familiaux de maladies allergiques et de dermatite atopique ainsi que sur l'exposition à des allergènes ou irritants potentiels. Il passe en revue les habitudes de vie et l'environnement afin d’identifier des facteurs aggravants, au domicile et dans l’environnement professionnel.
Ensuite, le médecin examine l’aspect des lésions cutanées, leur localisation et leurs caractéristiques. La répartition de l’eczéma dans les plis et sur le reste du corps fournit des indications importantes.
Tests cutanés ² ³
Des tests allergologiques, comme les tests épicutanés (patch tests), peuvent être réalisés pour identifier une allergie de contact.
Autres examens ²
Dans des cas spécifiques, d'autres examens peuvent être réalisés, tels qu’une mesure du taux d'IgE dans le sang, des recherches d’infections cutanées ou des biopsies de la peau.
L'Eczéma des bras et des coudes chez les enfants et les adultes
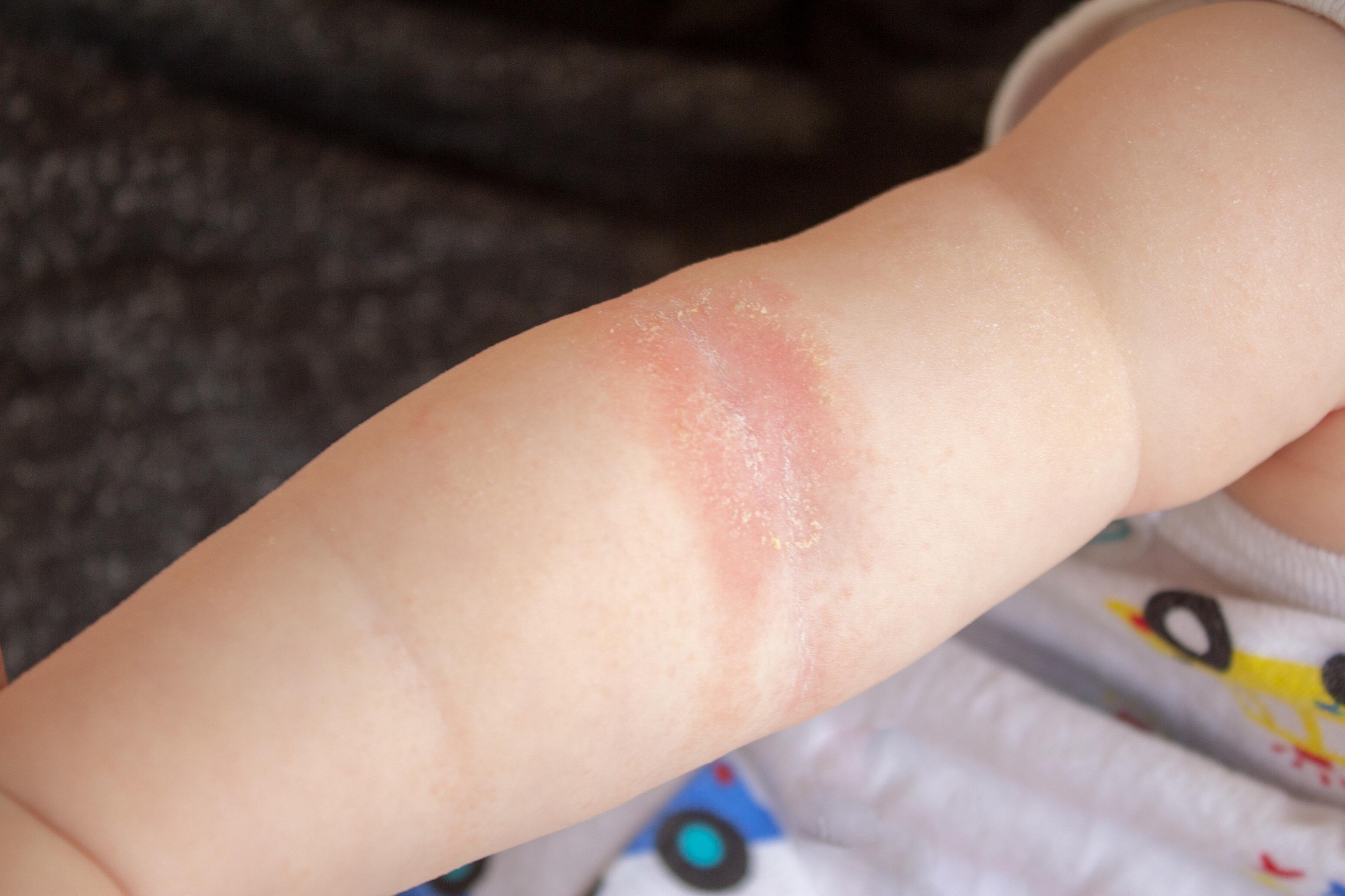
Eczéma chez les nourrissons et les enfants de moins de 2 ans ¹ ² ⁵
Chez les nourrissons, les signes de l’eczéma apparaissent généralement sur les surfaces d’extension (faces externes) des bras et des coudes. L’eczéma atopique touche aussi le visage, les plis du cou, le cuir chevelu et les jambes.
Les lésions sont caractérisées par des rougeurs, des vésicules, des suintements et des croûtes. Elles peuvent provoquer de l’inconfort et des troubles du sommeil.
Eczéma chez les enfants de 2 à 12 ans ¹ ⁵
Avec la croissance, les symptômes de l’eczéma se déplacent vers les plis des bras au niveau de leur face interne, sur les coudes et les poignets. Ils touchent aussi les genoux, les chevilles et le cou.
L’eczéma devient plus sec et moins exsudatif. Certaines zones cutanées s’épaississent (lichénification), prenant un aspect blanchâtre et squameux. Les lésions de grattage et les surinfections sont fréquentes.

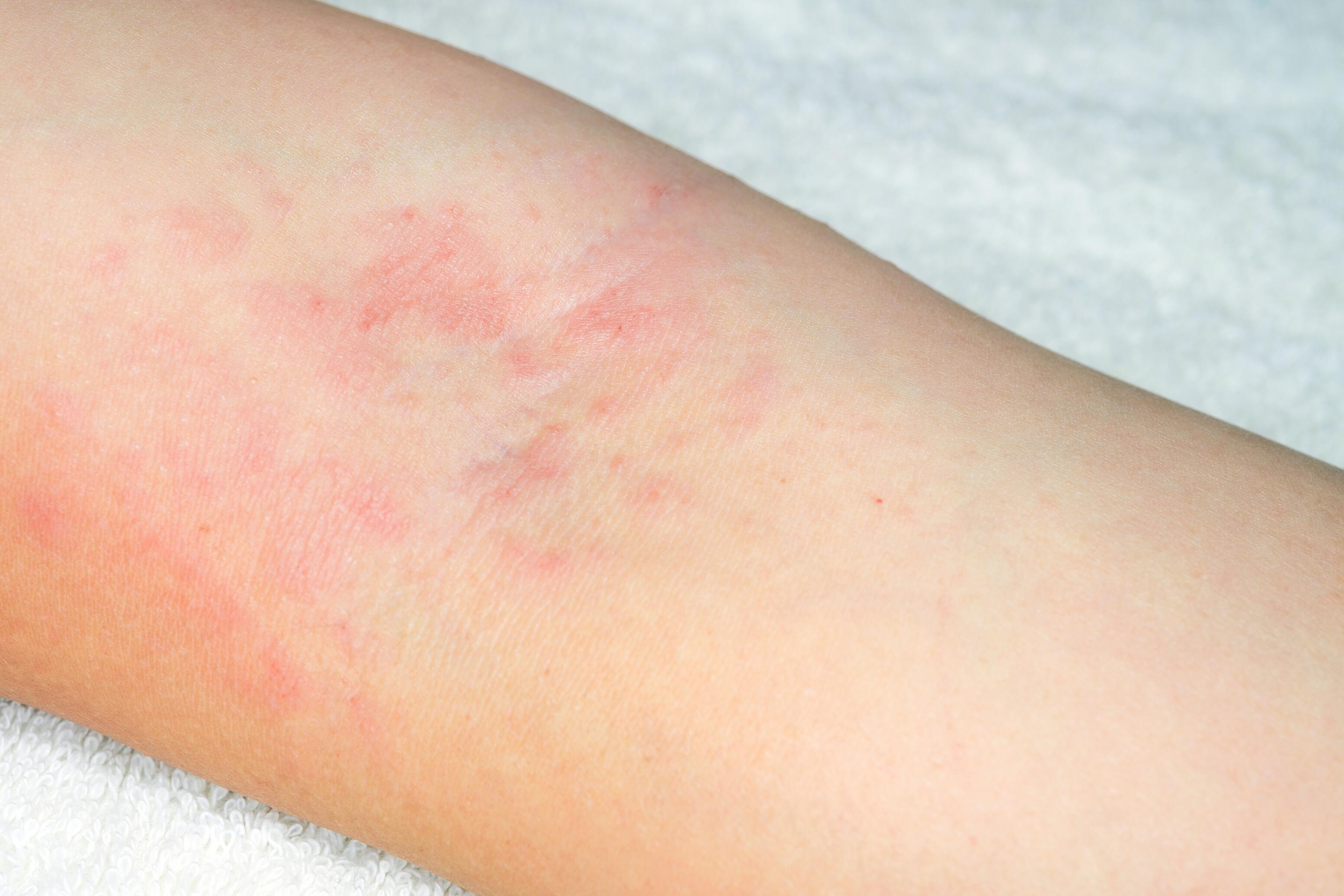
Eczéma chez les adultes et les adolescents ¹ ²
L'eczéma des bras chez les adultes touche principalement les plis de flexion et les coudes. On retrouve également des lésions sur les mains, les creux poplités (derrière les genoux) et le visage.
La peau peut être extrêmement sèche avec des lésions chroniques lichénifiées dues au grattage et un risque accru de fissures et de surinfections cutanées. La chronicité de la maladie peut avoir un impact marqué sur la qualité de vie, le sommeil et la santé psychique.
Traitements efficaces de l'eczéma des bras ¹ ² ⁶
Soins locaux et hydratation
L'hydratation quotidienne de la peau à l’aide d’émollients restaure la barrière cutanée et réduit sécheresse, démangeaisons et desquamations. Au-delà des bras, ils doivent être appliqués sur l’ensemble du corps quotidiennement, deux fois par jour.
Traitements topiques
Les corticoïdes topiques, ou dermocorticoïdes, constituent le premier traitement des poussées d’eczéma. Ils réduisent l'inflammation et les démangeaisons.
En cas de contre-indications des dermocorticoïdes, les médecins peuvent prescrire des inhibiteurs de la calcineurine topiques (tacrolimus par exemple).
Traitements systémiques
Ces traitements sont indiqués en cas de poussées d’eczéma sévères résistant aux traitements topiques de l’eczéma. Il s’agit principalement de la photothérapie, des inhibiteurs des janus kinase, de la ciclosporine et des anticorps monoclonaux.
Prévention et soins de la peau dans l'eczéma des bras ¹ ² ⁶
Voici quelques conseils pour la prévention de l’eczéma et les soins de la peau quotidiens
Éviction des irritants et allergènes
- Minimisez l'exposition aux allergènes environnementaux tels que la poussière, les polluants et les pollens. À votre domicile, maintenez une température fraîche et aérez régulièrement.
- Évitez l’exposition prolongée à l’eau et aux environnements humides. Au besoin, portez des gants de protection.
- Privilégiez des vêtements en fibres naturelles (coton, lin) et évitez les textiles irritants (laine, synthétiques).
- Assurez-vous que le rinçage de votre lessive est suffisant et évitez les assouplissants.
Hygiène douce et soins de la peau adaptés
- Prenez des bains ou douches courts, avec de l’eau tiède, pour ne pas dessécher votre peau.
- Séchez-vous par tapotements doux, sans frotter.
- Utilisez des nettoyants doux, sans savon et hypoallergéniques, pour réduire les risques d'irritation comme d’allergie.
Hydratation Régulière
Appliquez des crèmes émollientes deux fois par jour, en particulier après la douche ou le bain, quand votre peau est encore légèrement humide, et renforcez l’hydratation de votre peau en hiver, particulièrement si le temps est froid et sec. Privilégiez des émollients de formule simple, sans allergène et riches en lipides.
Gestion du stress
Le stress est un facteur déclencheur de l’eczéma courant chez l’adulte. Pratiquez des activités de relaxation (méditation, yoga, sophrologie) pour le prévenir.
Conseils pour prévenir l'eczéma
Moisturising the skin
Sécher votre peau en la tamponnant
Vêtements en fibre naturelle
Utilisation de nettoyants doux
Gestion du stress
Références:
1. Nemeth V, Evans J. Eczema. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK538209/
2. Kolb L, Ferrer-Bruker SJ. Atopic Dermatitis. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK448071/
3. Litchman G, Nair PA, Atwater AR, et al. Contact Dermatitis. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK459230/
4. Robinson CA, Love LW, Farci F. Nummular Dermatitis. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan; 2022 Oct. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK565878/
5. Lyons JJ, Milner JD, Stone KD. Atopic dermatitis in children: clinical features, pathophysiology, and treatment. Immunol Allergy Clin North Am. 2015 Feb;35(1):161-83.
6. Wollenberg A and al. European guideline (EuroGuiDerm) on atopic eczema - part II: non-systemic treatments and treatment recommendations for special AE patient populations. J Eur Acad Dermatol Venereol. 2022 Nov;36(11):1904-1926.
- Découvrir Dermatite mains et poignets : symptômes, causes, traitements
Dermatite mains et poignets : symptômes, causes, traitements
- Découvrir Eczéma des jambes et eczéma variqueux : traitements et prévention
Eczéma des jambes et eczéma variqueux : traitements et prévention