Prendre soin des pieds des diabétiques
Mise à jour le ,validé par la direction médicale.
Qu’il soit de type I ou de type II, le diabète peut être à l’origine de symptômes et de pathologies cutanées. Les pieds des diabétiques ne sont pas épargnés¹. Que se passe-t-il au niveau cutané chez les diabétiques ? Et en particulier au niveau des pieds ? Quelles en sont les causes? Les complications ? Comment prendre soin de ses pieds lorsque l’on est diabétique ?
- 82%
des patients diabétiques souffrent de xérose du pied1
- 3x plus
de lésions au niveau des pieds chez un patient diabétique2
- https://medlineplus.gov/diabeticfoot.html
- A Lechner, M Akdeniz et al. : Comparing skin characteristics and molecular markers of xerotic foot skin between diabetic and non-diabetic subjects: An exploratory study ; Journal of Tissue Viability; 28(4): 200-209

Sommaire
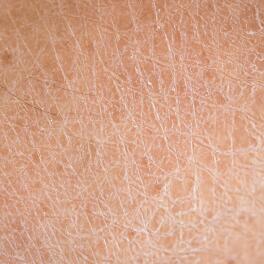
La xérose chez les diabétiques
Les troubles cutanés sont fréquents chez les patients souffrant de diabète de type I ou II2. Les personnes dont la glycémie est élevée présentent 1,5 fois plus de troubles cutanés que ceux dont la glycémie est normale3. Parmi les troubles les plus fréquents, on retrouve la xérose du diabétique4 qui se définit par un état de sécheresse de la peau5. Cette dernière s’explique partiellement par une diminution du fonctionnement des glandes sudoripares qui produisent la transpiration. La peau devient ainsi plus sèche et plus fragile6. La xérose est la manifestation la plus précoce et la plus fréquente du diabète, elle va toucher principalement la zone du tibia et les pieds7,8.
L'absence de diagnostic et de traitement à un stade précoce des troubles cutanés dont la xérose, peut entraîner l’apparition de fissures ouvertes ou crevasses qui sont une prédisposition aux infections notamment bactériennes et fongiques2.
Les problèmes de pieds sont fréquents chez les patients diabétiques. Ils surviennent au fil du temps surtout lorsque l'hyperglycémie n’est pas suffisamment contrôlée9. La xérose du pied, avec ou sans fissures ou crevasses, se retrouve chez 82% des patients diabétiques9. De plus, une étude a montré que la peau d’un patient diabétique présente, en moyenne, 3 fois plus de lésions au niveau des pieds qu’un patient non diabétique10.
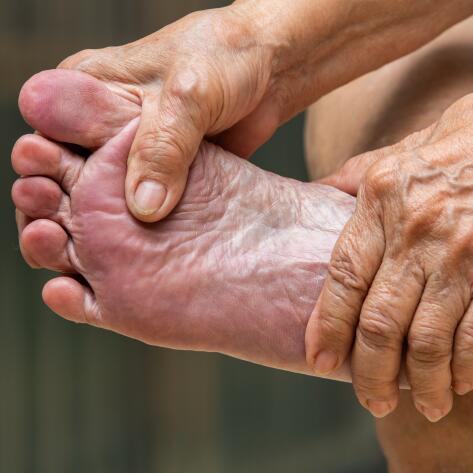
Au-delà du problème de la xérose, l’hyperglycémie consécutive au diabète a d’autres conséquences au niveau physiologique11,12 :
- La neuropathie diabétique qui est une atteinte des fibres nerveuses. Lorsque les nerfs sensitifs sont atteints, c’est-à-dire ceux qui transmettent les informations sensorielles telles que toucher, chaleur ou douleur, on observe une baisse de la sensibilité. Ce symptôme commence au niveau des pieds puis remonte progressivement. La douleur ne peut ainsi plus jouer son rôle d’alerte et le risque de plaie pouvant se surinfecter est augmenté.
- L’artériopathie diabétique qui correspond à une atteinte des artères. En effet, l’hyperglycémie favorise les dépôts de cholestérol sur les parois artérielles, c’est ce qu’on appelle les plaques d’athérome. Cela diminue le diamètre des artères et ainsi le débit sanguin. On parle d'artériopathie des membres inférieurs lorsque ce phénomène touche les jambes. Les pieds sont moins bien irrigués ce qui augmente les risques d’ulcération, diminue la cicatrisation et réduit l’afflux des globules blancs intervenant dans la réponse immunitaire permettant de lutter contre des infections éventuelles.
La combinaison d’une peau sèche, d’une perte de sensibilité et d’une mauvaise circulation sanguine augmente, chez les diabétiques, le risque d’infections au niveau des pieds. La principale complication que l’on peut observer est-ce que l’on appelle le pied diabétique. Il se définit par une destruction du tissu du pied13. Non prise en charge, cette plaie peut être infectée par des micro-organismes, avoir du mal à cicatriser et aboutir à une amputation en cas de gangrène. On estime que 10% des diabétiques présentent un risque d'amputation.
On considère également que la majorité de ces amputations pourrait être évitée, principalement grâce à une meilleure prévention et des soins quotidiens mieux adaptés6.
Comment prévenir les risques d’infections au niveau des pieds des diabétiques ?
Heureusement, la prise en charge du diabète s’est considérablement améliorée et les traitements actuels permettent aux malades de mieux gérer leur maladie. Le nombre d’amputations dues au diabète a d’ailleurs fortement diminué14.
Au-delà de règles diététiques et de traitements du diabète à respecter, il est indispensable aux diabétiques de consacrer une attention particulière et quotidienne à leurs pieds. Des réflexes simples à mettre en place permettent de limiter les risques d’infection15 :
- Laver les pieds quotidiennement avec un savon doux. Les sécher méticuleusement en insistant entre les orteils. Il est recommandé d’éviter de tremper les pieds plus de 10 minutes et de proscrire l’eau trop chaude.
- Lutter contre la xérose en les hydratant au moins une fois par jour avec une crème adaptée. Cela permettra de prévenir ou réduire la formation de callosités et de fissures qui peuvent être la porte d’entrée pour une surinfection.
- Les ongles doivent également être bien entretenus. Privilégier une lime à ongle plutôt que des ciseaux ou un coupe-ongles afin de prévenir tout risque de blessure. Ils ne doivent pas être plus courts que le bout de l’orteil afin de remplir leur rôle de protection en cas de choc.
- L’apparition de cor ou de durillon devra être surveillée avec attention et traitée avec douceur. En cas de doute, il est recommandé de consulter un pédicure.
- Privilégier le port de chaussettes en coton ou en matière douce qui évitent la macération et les frottements. En cas de troubles circulatoires, opter pour des chaussettes ou bas de compression veineuse.
- Adapter le choix des chaussures : elles doivent être fermées pour protéger au maximum l’avant du pied, larges au bout et sans coutures au niveau des zones sensibles du pied. Il existe des gammes de chaussures spécifiques pour les diabétiques.
- Il est important d’examiner quotidiennement ses pieds, même en absence de tout symptôme. Cela permet de s’assurer de l’absence de plaie (même minime), de mycose, d’ampoule ou autre…
- Enfin, il recommandé de faire examiner les pieds d’un diabétique au moins 1 fois par an par un médecin. Au-delà de la recherche de plaies, ce dernier réalisera un bilan et évaluera la sensibilité des pieds et des jambes, les réflexes et la force musculaire.
En cas de doute, consulter un médecin dans les meilleurs délais afin de détecter rapidement la moindre complication silencieuse11.
NOS PRINCIPALES RECOMMANDATIONS POUR PRÉVENIR LES RISQUES D’INFECTIONS AU NIVEAU DES PIEDS DES DIABÉTIQUES
Hydratez votre peau une fois par jour
Limez-vous les ongles régulièrement
Connaissez vous bien l’efficacité de DEXERYL dans la prise en charge de votre pathologie ?
DEXERYL propose aux patients des études cliniques démontrées.
DEXERYL, un partenaire de choix pour le soin des pieds des diabétiques :
Une hygiène et un soin méticuleux des pieds des diabétiques sont primordiaux pour éviter tout risque d’infection et de complication.

La Crème Emolliente DEXERYL
La crème émolliente Dexeryl peut être utilisée pour protéger la peau et traiter les signes et symptômes de la sécheresse cutanée, en particulier dans les peaux sèches des patients diabétiques.

- DEXERYL Crème Émolliente
Dexeryl
DEXERYL Crème Émolliente
Nourrit - Hydrate - Restaure la barrière cutanée - Aide à prévenir les lésions d'eczémaDispositif médical
- DEXERYL crème de douche
Dexeryl
DEXERYL crème de douche
Apaise - Hydrate - Nettoie - Apaise les démangeaisons*Cosmétique
Dexeryl vous accompagne au quotidien
Sources :
- https://diabetes.org/diabetes/foot-complications
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5006568/
- Campos de Macedo, G. M. C., Nunes, S., & Barreto, T. (2016). Skin disorders in diabetes mellitus : an epidemiology and physiopathology review. Diabetology & Metabolic Syndrome, 8(1). https://doi.org/10.1186/s13098-016-0176-y
- N Chatterjee, C Chattopadhyay et al. : An observational study of cutaneous manifestations in diabetes mellitus in a tertiary care hospital of Eastern India. Indian J Endocrinol Metab. 2014;18:217–220. doi: 10.4103/2230-8210.129115.
- https://www.larousse.fr/encyclopedie/medical/x%C3%A9rose/17061
- Bristow I (2013) Emollients in the care of the diabetic foot. The Diabetic Foot Journal 16: 63–6
- Pavlovic MD, Milenkovic T, Dinic M, Misovic M, Dakovic D, Todorovic S, et al. The prevalence of cutaneous manifestations in young patients with type 1 diabetes. Diabetes Care. 2007;30:1964–7
- Kirsner RS, Yosipovitch G, Hu S, Andriessen A, Hanft JR, Kim PJ, Lavery L, Meneghini L, Ruotsi LC. Diabetic Skin Changes Can Benefit from Moisturizer and Cleanser Use: A Review. J Drugs Dermatol. 2019 Dec 1;18(12):1211-1217. PMID: 31860208
- https://medlineplus.gov/diabeticfoot.html
- A Lechner, M Akdeniz et al. : Comparing skin characteristics and molecular markers of xerotic foot skin between diabetic and non-diabetic subjects: An exploratory study ; Journal of Tissue Viability; 28(4): 200-209
- https://www.ameli.fr/assure/sante/themes/diabete/diabete-symptomes-evolution/complications-pieds
- http://www.omedit-centre.fr/portail/gallery_files/site/136/2953/4197/4829/4830/4844.pdf
- https://www.revmed.ch/revue-medicale-suisse/2015/revue-medicale-suisse-477/pied-diabetique-infecte-du-diagnostic-a-la-prise-en-charge
- https://www.diabete.qc.ca/fr/vivre-avec-le-diabete/soins-et-traitements/soins-du-corps/le-diabete-et-le-soin-des-pieds
- J. Martini, C. Huertas et al. : Efficacy of an emollient cream in the treatment of xerosis in diabetic foot: a double-blind, randomized, vehicle controlled clinical trial ; JEADV 2017, 31, 743–747