Ontdek hoe u eczeempuistjes kunt herkennen en behandelen. Praktisch advies over preventie en verzorging, en wanneer u een dermatoloog moet raadplegen.
Samenvatting

‘Eczeempuistjes’ is een incorrecte benaming; eczeem uit zich immers de vorm van ontstoken huidvlekken. Dit zijn geen puistjes zoals de typische bultjes veroorzaakt door infectieziekten zoals mazelen of roseola.
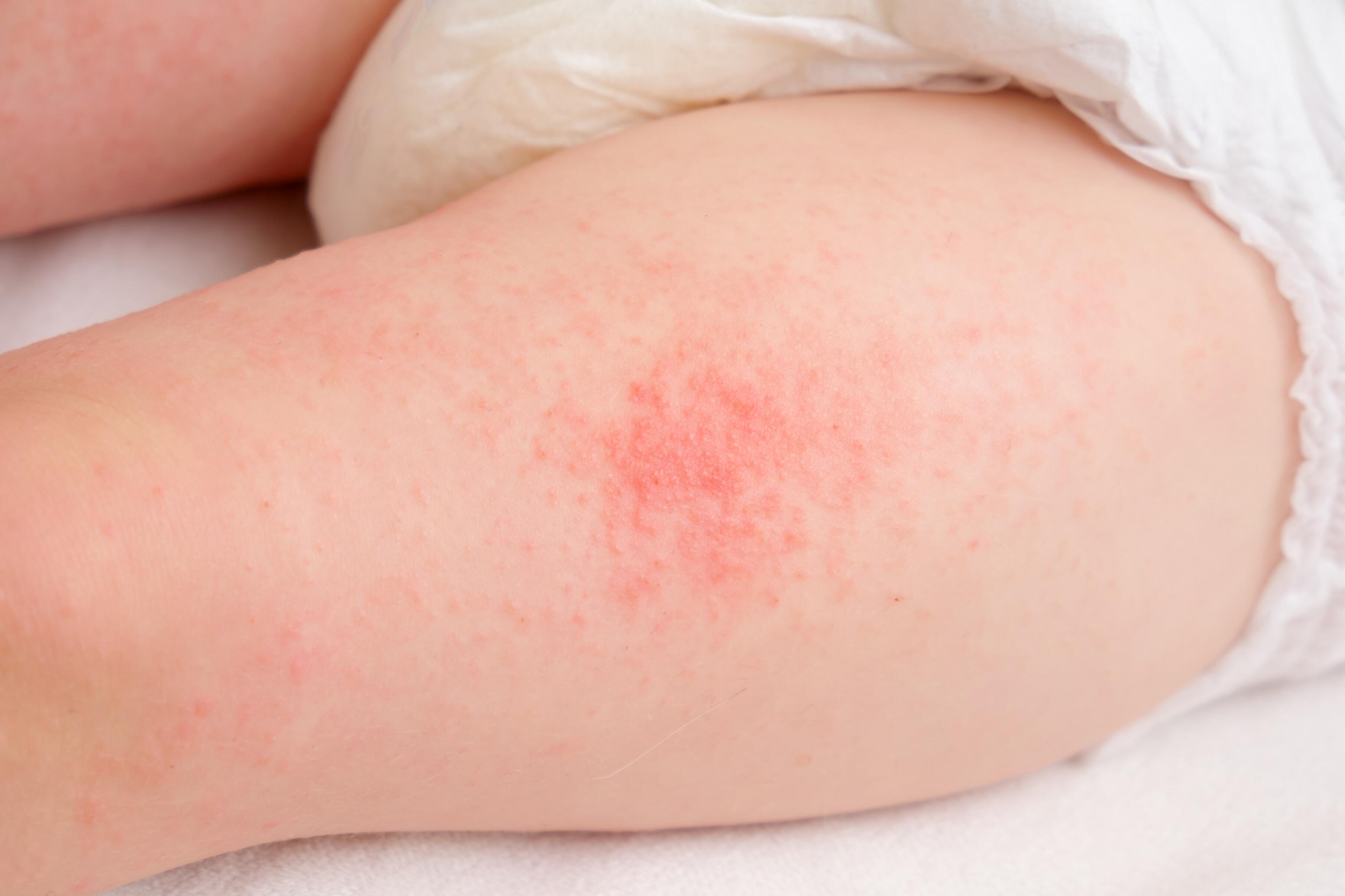
De diagnose van eczeem is gebaseerd op klinisch onderzoek: eczeem "puistjes vormen meestal rode, droge huidvlekken. Op het oppervlak van de huidvlekken bevinden zich vaak fijne blaasjes (vloeistofverzamelingen met een diameter van minder dan 1 cm) die kunnen scheuren, waardoor ze gaan sijpelen en korsten vormen.
De hevige jeuk gaat meestal gepaard met door eczeem veroorzaakte huidvlekken en kan gepaard gaan met krabwondjes (excoriaties) die een risico op superinfectie inhouden. Afgezien van de huidvlekken voelt de huid over het algemeen droog, ruw en soms schilferig aan. Na verloop van tijd zal de door eczeem aangetaste huid van kleur veranderen, hypo- of hypergepigmenteerd worden en dikker worden, vooral bij volwassenen. Dit staat bekend als lichenificatie.

Acnepuistjes verschijnen meestal als papels (kleine verhoogde wondjes) , blaasjes of pustels (verhoogde wondjes die pus bevatten) en kunnen gepaard gaan met mee-eters of whiteheads (comedonen), cysten of zelfs nodules (diepe letsels die tot in de lederhuid reiken). Vergeleken met eczeem zijn acnepuistjes olieachtiger van aard, die zich vaak op het gezicht, de rug en de borst bevinden.
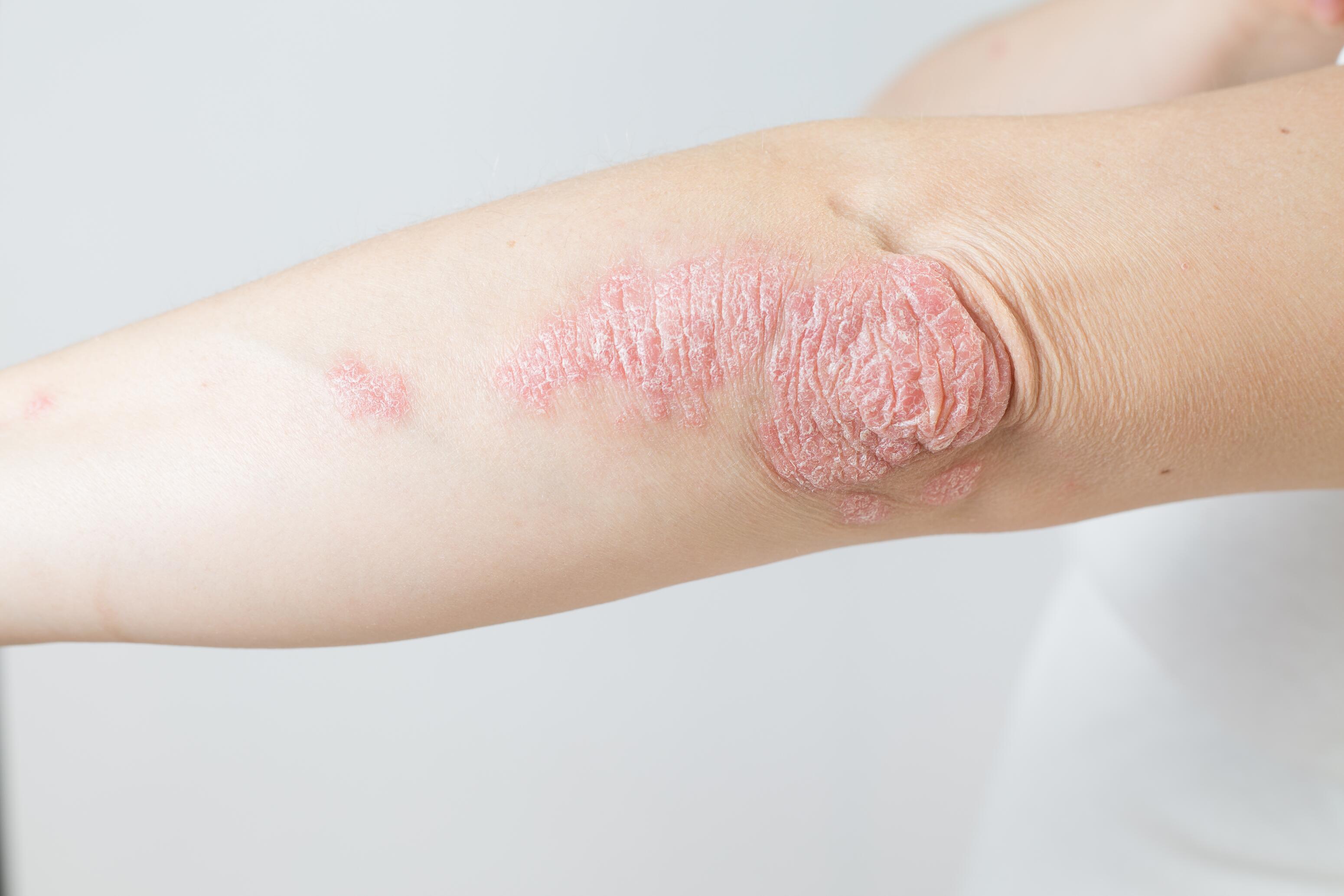
Psoriasis is te onderscheiden van eczeem door de dikke, duidelijk gedefinieerde huidvlekken die bedekt zijn met zilverachtige schilfers. Deze huidvlekken komen vaak voor op de ellebogen, knieën en hoofdhuid. Eczeem heeft dunnere wondjes, met duidelijkere vormen van roodheid en ontsteking, droogheid en etter.
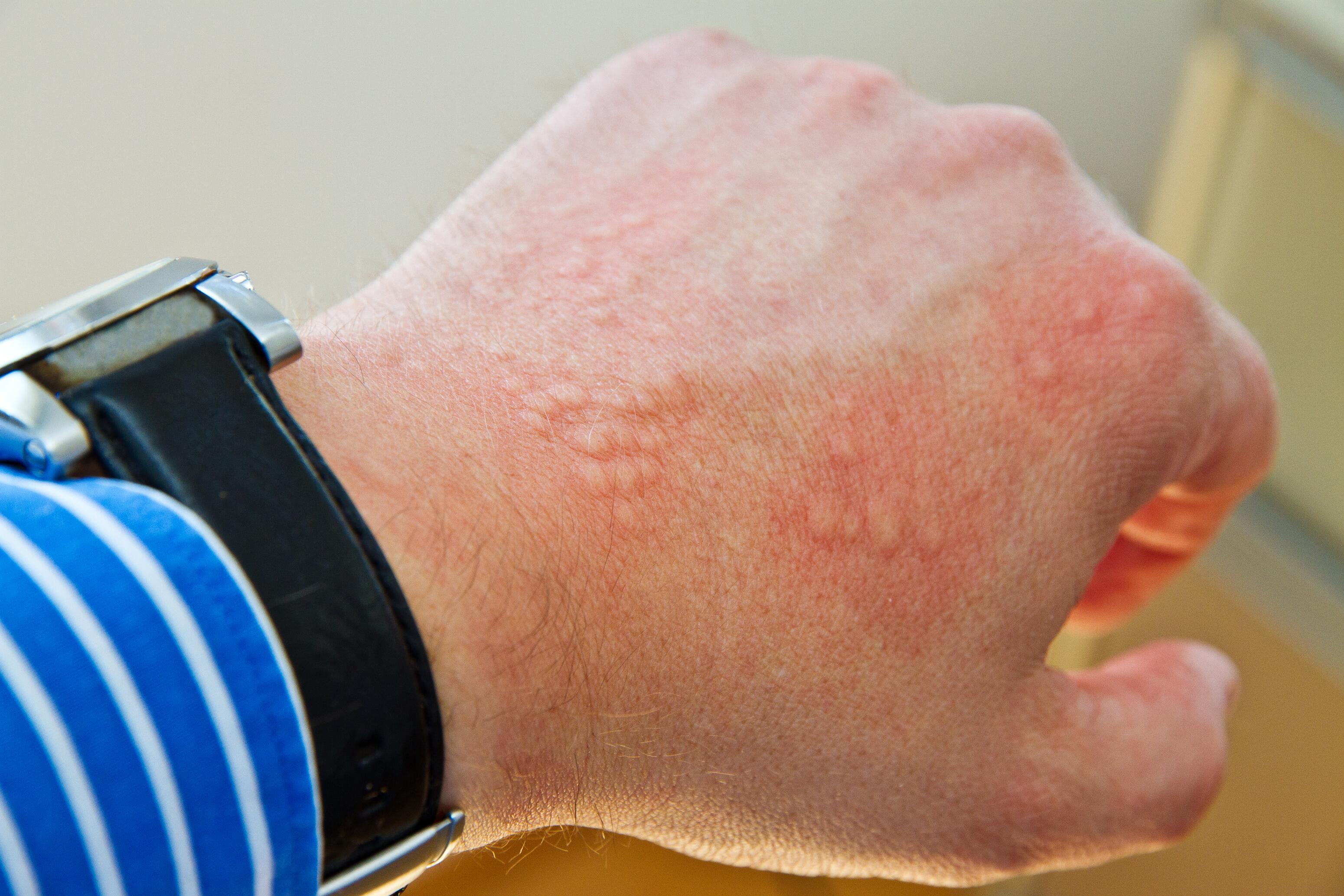
De symptomen van urticaria verschijnen als papels of roodheid in de vorm van gezwollen huidvlekken als gevolg van plaatselijk oedeem. Deze letsels, die lijken op brandnetelsteken, zijn over het algemeen van korte duur en verdwijnen meestal binnen 24 uur. Eczeem kenmerkt zich daarentegen door hardnekkige huidvlekken die enkele dagen of weken kunnen aanhouden.
Schurft is een huidziekte veroorzaakt door een mijt en leidt tot hevige jeuk, vooral 's nachts. Typische wondjes zijn kloven en papels, vooral tussen de vingers, op de polsen en rond het middel.


Schimmelinfecties (veroorzaakt door schimmels) van de huid, zoals dermatofyten, uiten zich onder de vorm van huidvlekken en roodheid, die voornamelijk de plooien (liezen, ruimtes tussen de tenen) aantasten. Buiten de plooien kunnen ze de typische ringvorm aannemen.
De oorzaken van eczeem zijn multifactorieel en combineren genetische, immunologische en omgevingsfactoren.

Meerdere genetische mutaties, met name in het gen voor een huideiwit genaamd filaggrine, zijn betrokken bij het ontstaan van een droge huid bij atopische dermatitis. Bij ouders met een geschiedenis van eczeem of andere niet-cutane allergieën, zoals astma of allergische rhinitis, loopt hun kind een groter risico om eczeem te ontwikkelen.
Bij mensen met eczeem, in het bijzonder atopische dermatitis reageert het immuunsysteem overmatig op normaal onschadelijke stoffen, wat leidt tot huidontsteking en het verschijnen van door eczeem veroorzaakte huidvlekken.

De triggers voor de kenmerkende huidvlekken van eczeem zijn:
- Het klimaat (koud, droog weer of juist een te hoge luchtvochtigheid).
- Omgevingsallergenen (huisstofmijt, stof, pollen) en verontreinigende stoffen (stadsvervuiling, tabaksrook).
- Voedselallergenen (eieren, melk, pinda's), vooral in het geval van atopische dermatitis bij pasgeborenen.
- Leefstijl en hygiëne (te vaak douchen, agressieve zeep of haardrogers).
- Stress.
- Irriterende stoffen en chemische producten (synthetische stoffen, zeep, wasmiddelen) die met name contacteczeem kunnen veroorzaken.
Voor de behandeling van de kenmerkende huidvlekken van eczeem schrijven dermatologen doorgaans topische corticoïden voor, ook wel dermocorticoïden genaamd, in de vorm van crèmes of zalven, die de ontstekingen en jeuk verminderen. Dermocorticoïden worden vaak maar ten onrechte "cortisonencrèmes" genoemd.
Ontstoken zones moeten één keer per dag, bij voorkeur 's avonds, behandeld worden met een dermocorticoïde, die ook rondom de wondjes, op de omliggende zones, moet worden aangebracht.
In ernstigere gevallen kunnen immunomodulerende behandelopties (tacrolimus of pimecrolimuszalf) of algemene behandelingen (fototherapie, immunosuppressiva, monoklonale antilichamen) helpen om opflakkeringen onder controle te houden. Orale antihistaminica kunnen soms nuttig zijn bij de behandeling van jeuk tijdens eczeemopflakkeringen.
Het is belangrijk om de instructies van uw arts nauwgezet op te volgen bij het aanbrengen van dermocorticoïden, voornamelijk wat betreft de regelmaat en de duur van het gebruik.
Tijdens opflakkeringen mogen er geen verzachtende producten op de ontstoken wondjes aangebracht worden. Deze kunnen wel op de rest van het lichaam aangebracht worden als de huid droog aanvoelt.
Om eczeemopflakkeringen op dagelijkse basis te voorkomen, is een milde huidverzorgingsroutine nodig. Momenteel wordt aangeraden om niet dagelijks een bad of douche te nemen, maar om ze te spreiden, tenzij u transpireert tijdens het sporten of in de zomer. Gebruik lauw water en een mild reinigingsmiddel, en dep de huid daarna voorzichtig droog zonder te wrijven.
Breng na een bad of douche een hypoallergeen en verzachtend product aan wanneer de huid nog licht vochtig is om zo de werking ervan te maximaliseren.
Kies voor katoenen kleding en zorg ervoor dat u uw kleding na het wassen goed uitspoelt om wasmiddelresten te verwijderen. Vermijd jeukende wollen kleding en synthetische kleding, evenals geparfumeerde wasverzachters die huidirritatie kunnen veroorzaken.
Zorg in uw woning voor een koele temperatuur en ventileer vaak om allergenen en irriterende stoffen te verminderen. Houd uw nagels kort om krabwondjes en bijkomende problemen te voorkomen.
Op het gebied van leefstijl is het raadzaam om te stoppen met roken. Sporten wordt aanbevolen, maar vermijd activiteiten die overmatig zweten veroorzaken. Neem een douche na het sporten en breng een verzachtend product aan. Breng op regelmatigere basis verzachtende producten aan bij koud, droog weer. Verander tot slot uw dieet niet zonder uw arts te raadplegen, tenzij er een specifiek voedselallergeen is geïdentificeerd.
Een goede hydratatie van de huid is een belangrijke factor in het voorkomen van eczeemopflakkeringen. Breng twee keer per dag een verzachtend product aan over het hele lichaam:
- Voorkomt een droge huid.
- Versterkt de huidbarrière.
- Vermindert het risico op opflakkeringen.
- Helpt de jeuk te verlichten.
- Vermindert de nood aan een behandeling met lokale corticosteroïden.
Breng een verzachtend product aan na een bad of douche, terwijl de huid nog licht vochtig is, voor een optimale werking. Het is ook goed om in uw huidverzorgingsroutine producten op te nemen die speciaal zijn samengesteld voor de gevoelige huid en eczeemgevoelige huid, om het risico op risico op allergie te minimaliseren.
Het is belangrijk om een dermatoloog te raadplegen als er een verergering van de eczeemsymptomen optreedt, zoals toegenomen jeuk, groter wordende puistjes en wondjes, etter, bloedingen en tekenen van infectie (pijnlijke puistjes, veranderlijk aspect, koorts). Er kan ook een dermatoloog worden ingeschakeld in geval van diagnostische onduidelijkheden, bijwerkingen van de behandeling of a.g.v. de negatieve impact van eczeem op de levenskwaliteit (stress, slaapproblemen, impact op sociaal of beroepsleven).
Als de gebruikelijke eczeembehandeling niet langer werkt, of als opflakkeringen vaker voorkomen of ernstiger worden, kan dit erop wijzen dat de aandoening desondanks aanhoudt en verder onderzocht moet worden. Daarnaast kunnen ongebruikelijke symptomen zoals pijn, overmatige warmte rond de wondjes, of plotselinge veranderingen in de textuur of kleur van de huid, ook aanleiding zijn voor een medische controle.
De dermatoloog kan een gepersonaliseerde aanpak bieden voor het behandelen van eczeemletsels, inclusief het aanpassen van de huidige behandeling, het voorschrijven van aangepaste medicatie en het geven van advies over huidverzorging en voorzorgsmaatregelen. Het is raadzaam om regelmatig op controle te gaan voor een optimale follow-up, vooral bij volwassenen en in het geval van chronisch of ernstig eczeem. De dermatoloog kan ook de doeltreffendheid van de behandeling, bijkomende problemen of fouten in de manier waarop de behandeling wordt uitgevoerd opsporen en de zorg- en preventiestrategie aanpassen naarmate de huidaandoening vordert.
References:
1. Nemeth V, Evans J. Eczema. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK538209/
2. L’Assurance Maladie. Eczéma ou dermatite atopique : causes, symptômes et évolution. Ameli.fr. 2023 Sep. [Disponible sur :] https://www.ameli.fr/assure/sante/themes/eczema-atopique/reconnaitre-eczema-atopique
3. Benedetti J. Description of Skin Lesions. MSD Manuals Professional Edition. 2022 Sep. [Disponible sur :] https://www.msdmanuals.com/professional/dermatologic-disorders/approach-to-the-dermatologic-patient/description-of-skin-lesions
4. Sutaria A, Masood A, Saleh H, Schlessinger J. Acne Vulgaris. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2022 Aug. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK459173/
5. Barrett M, Luu M. Differential Diagnosis of Atopic Dermatitis. Immunol Allergy Clin North Am. Février 2017.
6. L’Assurance Maladie. Urticaire : symptômes et causes. Ameli.fr. 2023 Oct. [Disponible sur :] https://www.ameli.fr/assure/sante/themes/urticaire/reconnaitre-urticaire
7. L’Assurance Maladie. La consultation et le traitement en cas d'eczéma ou dermatite atopique. Ameli.fr. 2023 Sep. [Disponible sur :] https://www.ameli.fr/assure/sante/themes/eczema-atopique/consultation-traitement
8. L’Assurance Maladie. Dermatite atopique : que faire et quand consulter ? Ameli.fr. 2023 Sep. [Disponible sur :] https://www.ameli.fr/assure/sante/themes/eczema-atopique/que-faire-quand-consulter