
Todo lo que debes saber sobre el eczema: desde su definición hasta los síntomas, pasando por los métodos para identificarlo. Información médica precisa y actualizada.
Contenido
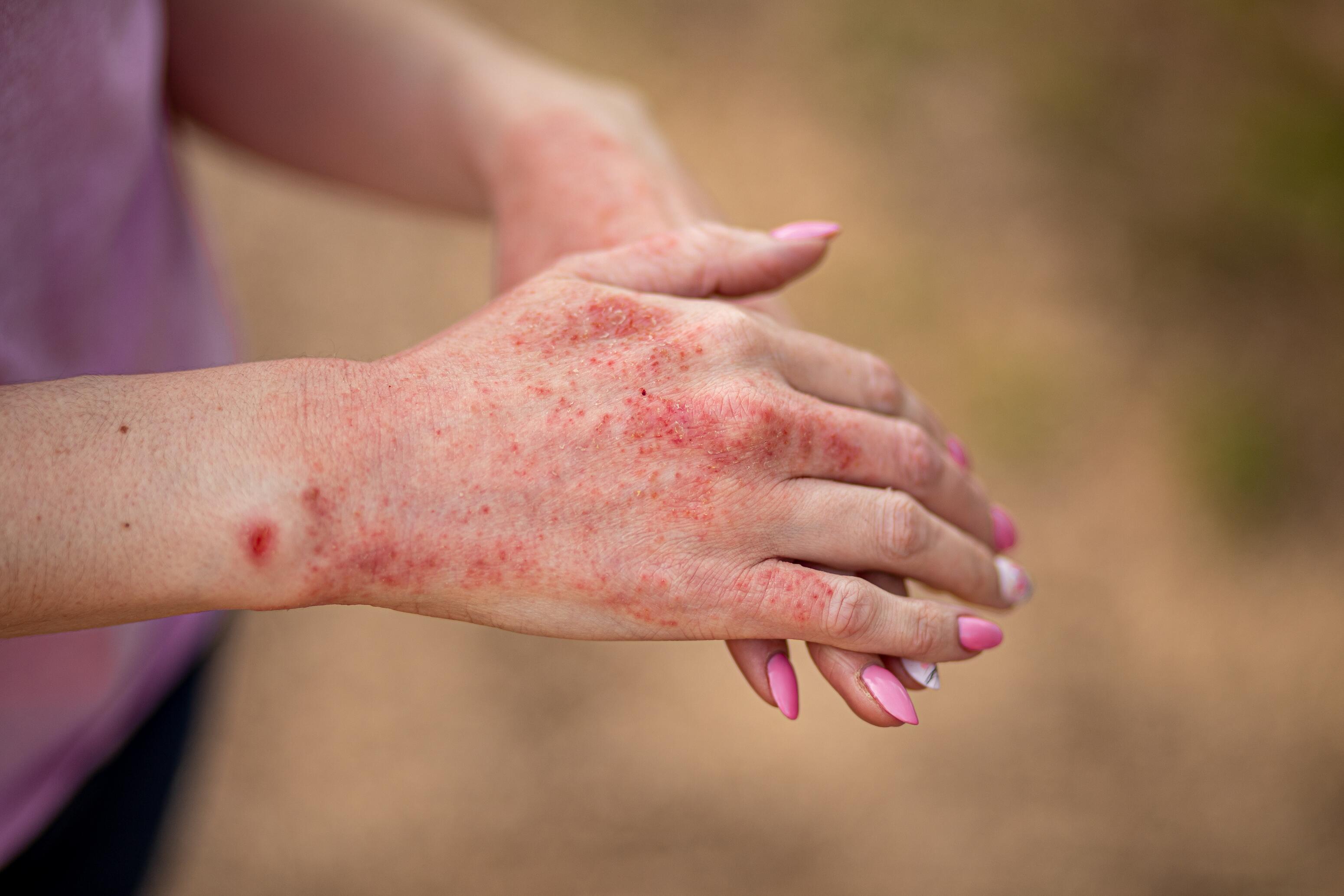
Eczema es el nombre de un grupo de afecciones inflamatorias de la piel caracterizadas por sequedad cutánea, picor, placas rojas, ampollas, supuración y costras, y que se desarrollan en brotes¹ ² ³ ⁴ Hay varios tipos diferentes de eczema y, a su vez, varios tipos de eczema pueden manifestarse al mismo tiempo en la misma persona¹ ².
En el lenguaje cotidiano, la palabra «eczema» por sí sola suele referirse al eczema atópico o dermatitis atópica, que es el tipo más frecuente de eczema.
El eczema atópico es una enfermedad inflamatoria crónica de la piel que suele empezar en la infancia. La causa es una disfunción de la piel, que se vuelve más reactiva a su entorno.
La mayoría de los eczemas atópicos desaparecen durante la infancia (el 50 % antes de los 5 años) pero, en un 10-15 % de los casos, persisten hasta la edad adulta⁴. En casos menos frecuentes, los primeros brotes de eczema no aparecen hasta la edad adulta.
Este tipo de eczema está causado por contacto con sustancias irritantes o alérgenos, como productos químicos, metales o perfumes. Se produce directamente en las zonas en contacto con estos productos (manos, cuello, rostro).
Los demás tipos de eczema incluyen la dishidrosis, el eczema numular y el eczema varicoso.
La «atopía» se refiere a una susceptibilidad hereditaria a desarrollar diversas formas de enfermedades alérgicas, ya sean cutáneas como el eczema atópico, o respiratorias, como el asma y la rinitis alérgica. La atopía tiene un fuerte componente genético: entre el 50 y el 70 % de las personas con atopía tienen un pariente de primer grado (padre, madre, hermano o hermana) que también está afectado. Si ambos progenitores padecen atopía, la probabilidad de que su hijo desarrolle eczema atópico aumenta considerablemente, hasta un 80 %.
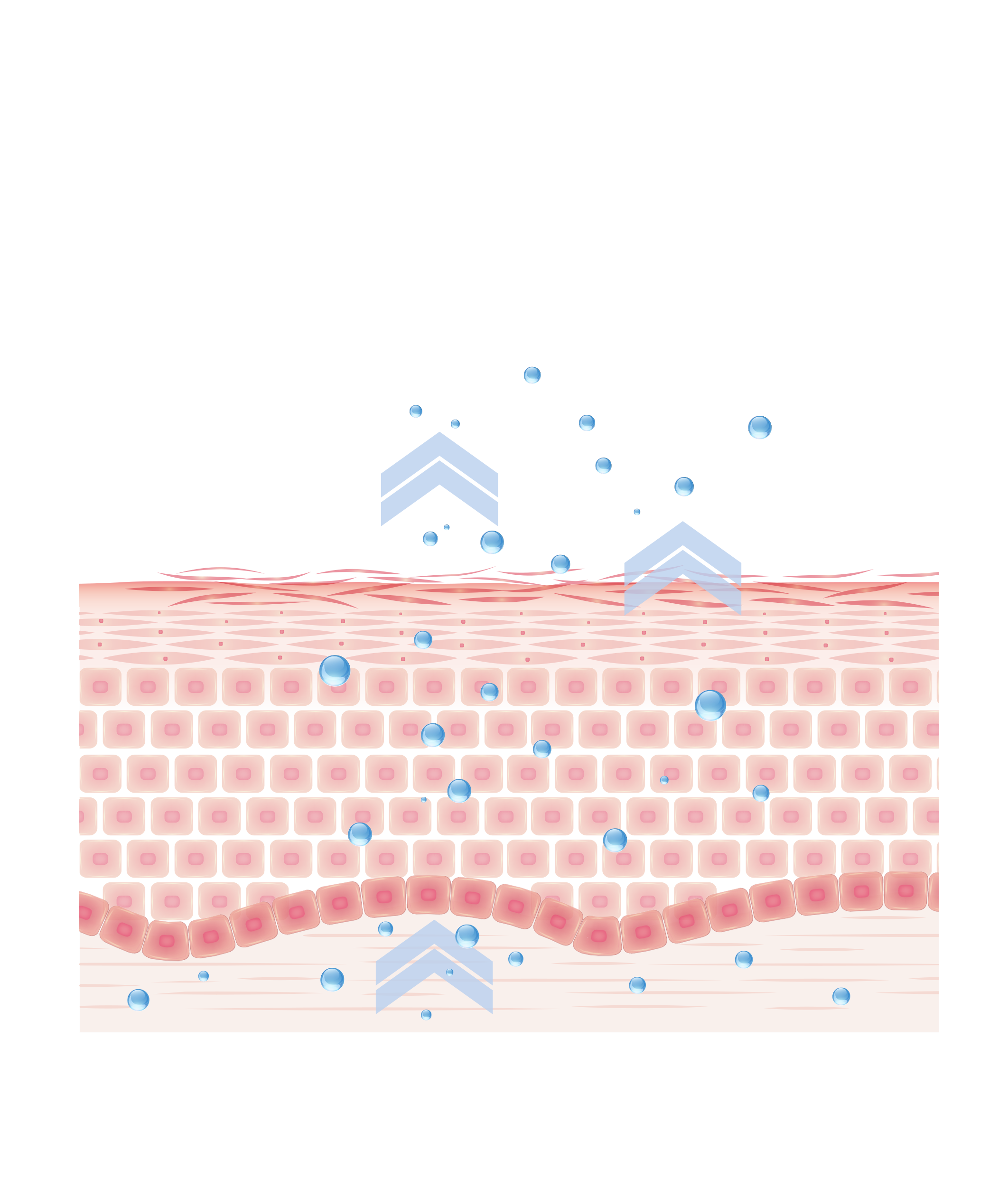
La piel atópica presenta una serie de diferencias respecto a la piel normal:
El eczema atópico se desarrolla en ciclos, alternando entre brotes y periodos de remisión sin síntomas, cuya duración varía.
Durante los brotes, aparecen 3 tipos de síntomas:
Con el tiempo, la piel afectada por el eczema puede cambiar de color y volverse más gruesa y seca.
La localización y elaspecto de las lesiones de eczema atópico varían con la edad:
 Las zonas con lesiones de eczema varían con la edad
Las zonas con lesiones de eczema varían con la edad
Otras afecciones cutáneas pueden presentar síntomas similares al eczema como placas, enrojecimiento, picor, descamación o brotes, lo que a veces hace difícil distinguirlas.

Otra enfermedad inflamatoria de la piel no contagiosa que se desarrolla en brotes es la psoriasis, que se manifiesta como placas más gruesas, mejor definidas, más rojas y cubiertas de grandes escamas. Afecta con frecuencia a las superficies de extensión de codos y rodillas y al cuero cabelludo.
La dermatitis seborreica es una afección cutánea inflamatoria frecuente que afecta principalmente a las zonas ricas en sebo, como el cuero cabelludo y el rostro. Se caracteriza por manchas de color rosado o salmón cubiertas de escamas gruesas, grasas, blancas o amarillas. Aunque el eczema y la dermatitis seborreica pueden coexistir, la dermatitis seborreica suele distinguirse por el aspecto de las lesiones, el picor mínimo o nulo y la ausencia de signos de rascado o alteración del sueño.

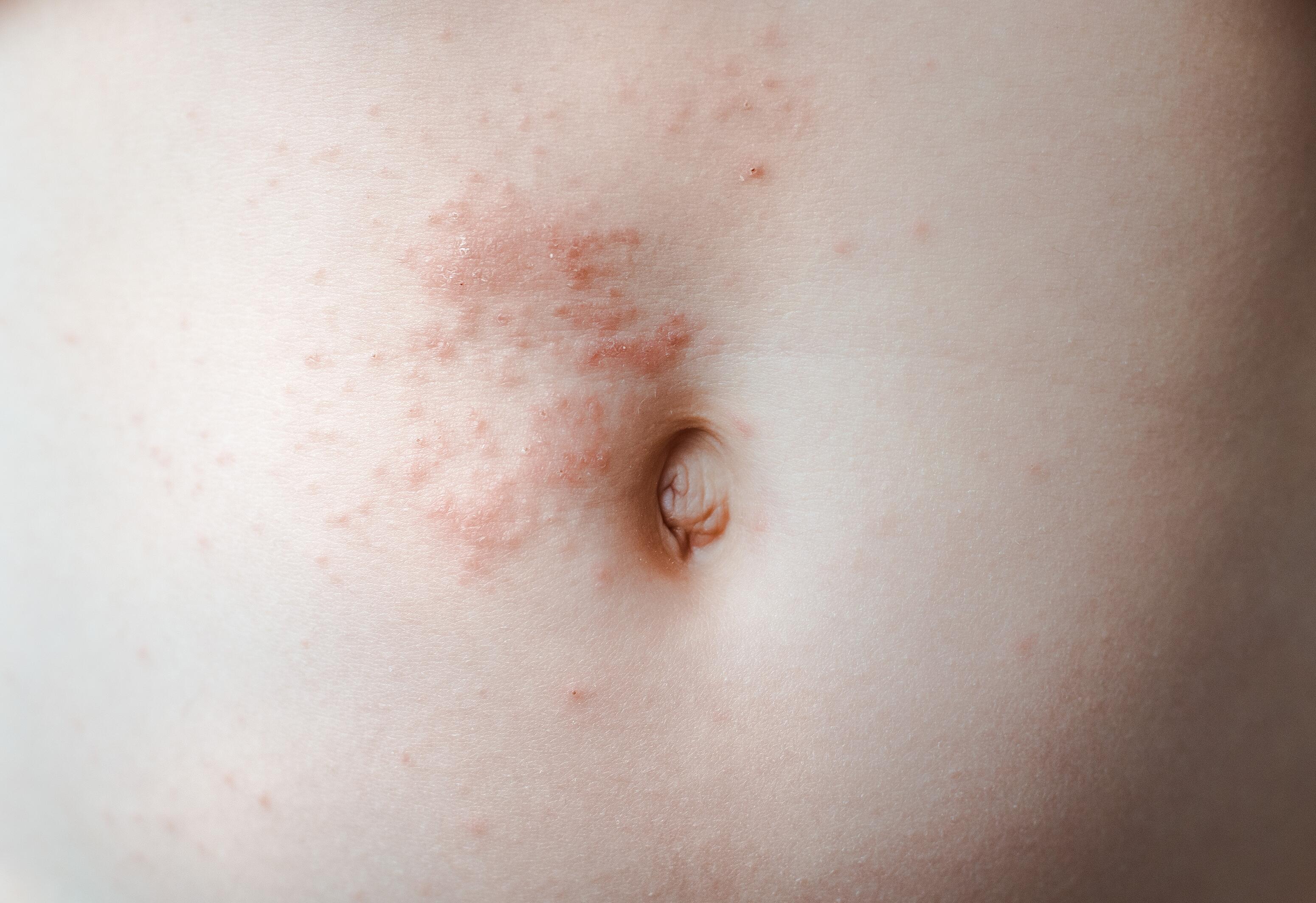
A diferencia del eczema, la sarna es una enfermedad infecciosa causada por un parásito llamado sarcoptes. Es contagiosa y generalmente se manifiesta con pequeñas manchas rojas (pápulas) y picores intensos. También es posible observar surcos escabiales, que son huellas del paso del parásito a través de la epidermis. En los adultos, suele presentarse en los espacios entre los dedos, las muñecas, las axilas, la cintura, el ombligo y los pezones. En los niños, la sarna suele afectar a los pies, las manos, los genitales y la zona del pañal.
Las placas de urticaria son superficiales, elevadas, redondeadas e hinchadas, parecidas a las picaduras de ortiga.


Las micosis cutáneas y los dermatofitos tienden a desarrollarse en zonas cálidas y húmedas del cuerpo, sobre todo en los pliegues grandes (ingle) y pequeños (entre los dedos de los pies). Más allá de los pliegues, los dermatofitos presentan a veces un aspecto de «aro» característico.
Las causas exactas del eczema aún no se conocen del todo, pero son una combinación de factores genéticos, inmunitarios y ambientales. Un componente genético: Las personas que padecen eczema suelen tener una mutación en el gen de la filagrina, que ayuda a formar la capa protectora externa de la piel. La piel es entonces permeable, retiene mal el agua y protege peor contra las agresiones externas. Además, su epidermis contiene menos proteínas llamadas beta-defensinas, importantes para combatir bacterias, virus y hongos.
Este componente genético es hereditario; entre el 50 y el 70 % de las personas con eczema atópico tienen un familiar de primer grado (padre, madre, hermano, hermana) también afectado¹ ⁴.
Un sistema inmunitario reactivo: El sistema inmunitario de las personas con eczema atópico produce niveles anormalmente altos de anticuerpos IgE en respuesta a sustancias ambientales llamadas alérgenos, como los ácaros, el pelo de los animales o el polen.
La influencia del entorno: Numerosos factores ambientales pueden desencadenar brotes de eczema, como el jabón, los tejidos ásperos, ciertos alimentos, las condiciones climáticas, el sudor, el humo del tabaco, la contaminación, las infecciones bacterianas y víricas, etc.
Los factores que desencadenan el eczema son individuales y varían de una persona a otra. Los más frecuentes son los cambios de temperatura, las duchas calientes, los productos de higiene, los perfumes, los tejidos irritantes y el estrés.
El eczema no es una enfermedad peligrosa, pero puede ser muy incómodo, tener unimpacto significativo en la salud y el bienestar o complicarse con otros trastornos.
1. Liquenificación de las lesiones: La evolución crónica de las placas de eczema atópico provoca un cambio en la textura de la piel, que se vuelve áspera y gruesa. Esto se conoce como «liquenificación».
2. Infecciones cutáneas: La piel dañada, sobre todo las lesiones y arañazos causados por el rascado, puede ser una puerta de entrada para bacterias (impétigo, celulitis), virus (herpes) y hongos (dermatofitos y candidiasis).
3. Trastornos del sueño: Los picores graves pueden alterar el sueño, lo que puede tener consecuencias para la salud y el bienestar.
4. Trastornos psicológicos: Cuando se padece una enfermedad crónica, el picor y las molestias pueden provocar ansiedad e incluso depresión.
El tratamiento del eczema atópico es principalmente sintomático, dirigido a aliviar los síntomas en la fase aguda y prevenir futuros brotes.
Los médicos recetan antiinflamatorios locales (dermocorticoides), en forma de crema o pomada, que se aplican directamente sobre las lesiones de eczema para reducir la inflamación y el picor.
La prioridad en el tratamiento del eczema es la hidratación diaria de la piel, que es esencial para controlar la enfermedad a largo plazo. Los emolientes ayudan a restaurar la función barrera de la piel, manteniéndola sana y flexible. Reducen la sequedad, el picor y la descamación. Deben aplicarse por todo el cuerpo una o dos veces al día, tras una ducha rápida y secarse con ligeros toques. Los emolientes no tienen perfume, su fórmula es sencilla y contienen pocos ingredientes.
El eczema (o dermatitis) atópico es una afección inflamatoria crónica de la piel (de ahí su otro nombre, dermatitis) que se desarrolla en brotes, es decir, alternando entre fases de calma y fases sintomáticas. El eczema atópico tiene 3 características principales: picor, lesiones cutáneas inflamatorias y sequedad cutánea (o xerosis).
Pueden producirse infecciones cutáneas como consecuencia de la irritación de la piel, sobre todo en las lesiones de eczema. Consulta a un médico si tienes alguna duda.
Es importante hablar de las precauciones necesarias con los docentes. Puedes proporcionarles información sobre la dermatitis atópica mediante documentos disponibles en determinadas páginas web de información, como el sitio web de Fondation Eczéma https://www.pierrefabreeczemafoundation.org/etre-accompagne/supports-et-outils, comentar las precauciones necesarias y asegurarte de que los profesores estén informados de cualquier medicación que esté tomando tu hijo o hija.
References:
1. L’Assurance Maladie. Eczéma ou dermatite atopique : causes, symptômes et évolution. Ameli.fr. Septembre 2023. [Disponible sur :] https://www.ameli.fr/assure/sante/themes/eczema-atopique/reconnaitre-eczema-atopique
2. American Academy of Dermatology. Eczema: types and treatments. AAD. 2023. [Disponible sur :] https://www.aad.org/public/diseases/eczema/types
3. Nemeth V, Evans J. Eczema. National Library of Medicine. Août 2022. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK538209/
4. INSERM. Dermatite atopique (eczéma atopique). Une maladie chronique inflammatoire de la peau fréquente. INSERM.fr. Juillet 2017. [Disponible sur :] https://www.inserm.fr/dossier/dermatite-atopique-eczema-atopique/
5. Barrett M, Luu M. Differential Diagnosis of Atopic Dermatitis. Immunol Allergy Clin North Am. Février 2017.
6. L’Assurance Maladie. La consultation et le traitement en cas d'eczéma ou dermatite atopique. Ameli.fr. Septembre 2023. [Disponible sur :] https://www.ameli.fr/assure/sante/themes/eczema-atopique/consultation-traitement
7. Wollenberg A and al. European guideline (EuroGuiDerm) on atopic eczema - part II: non-systemic treatments and treatment recommendations for special AE patient populations. J Eur Acad Dermatol Venereol. 2022 Nov;36(11):1904-1926.